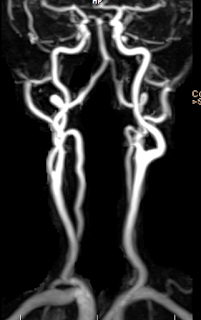
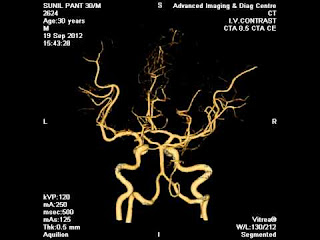
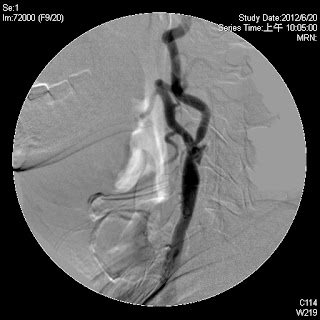
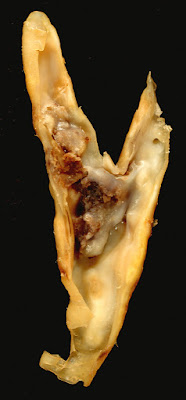
現在有個情況是; 65歲男性病患,有三高,進行自費健康檢查時發現左側的頸動脈狹窄80%,醫生跟他解讀這個報告說,雖然過去沒有中風過,但是頸動脈狹窄到達80% 以上,中風的機會比起一般人大大的增加,而且只用藥物治療已經無法有效的降低中風的機會,建議採取進一步的治療,例如頸動脈內膜剝離手術或是在頸動脈放置支架,請他回去商量商量討論討論︒
病人一聽,不得了了會中風!趕快上網一查,這時只要是中文的網頁,不管是海峽哪一邊,幾乎絕大多數醫院都建議進行頸動脈支架放置手術 ,當然網頁中也會提到頸動脈內膜剝離術,但是都認為那是風險比較高的一個方法,好像只有一個選擇,就是放置支架,但事實上真的是這樣嗎⁇
在2011年美國神經內科︑神經外科︑心臟科等等共同發布的,針對頸動脈狹窄治療的指令 (Guideline on the Management of Patients With Extracranial Carotid and Vertebral Artery Disease, 2011) 提出的建議是;在頸動脈內膜剝離手術的部分是 "Patients….. should undergo carotid endarterectomy (CEA) if the diameter of the lumen of the ipsilateral internal carotid artery is reduced more than 70% as documented by noninvasive imaging (Level of Evidence A) or more than 50% as documented by catheter angiography (Level of Evidence B),而頸動脈支架放置手術 是 "Carotid artery stenting (CAS) is indicated as an alternative to CEA for symptomatic patients at average or low risk of complications associated with endovascular intervention"
上面一大段英文,大家隨便看看就好︒但是有兩個字標成粗黑體又放大讓大家注意,一個是should 就是應該,一個是alternative 那可以解釋成替代︒翻譯成中文就是;病患有頸動脈狹窄如果需要進行侵入性的治療時,應該先考慮頸動脈內膜切除術 頸動脈支架放置術則是一個替代的方法︒
那麼用口語化的說法是什麼意思呢?在一家醫院裡面如果外科醫師的手術成功率夠高的時候,要首先考慮進行外科手術︒而在病患的狀況不適合開刀或是沒有辦法進行手術的時候,可以選擇支架放置術︒
那麼為什麼會有這樣子的指引出來呢?我們要知道,在西方國家三高的情況是非常嚴重的 ,美國為例 頸動脈狹窄的病人數目非常非常的龐大,在沒有支架放置手術之前,當然是每個病人都進行頸動脈內膜剝離術,這種手術在美國多到幾乎成為一個非常簡單的常規手術,開完刀當天或隔天就可以回家︒ 然而,總是還有一部分的病人進行手術,是非常困難的;例如年紀太大麻醉風險很高或是已經做過放射治療︑進行過其他頸部手術,血管附近可能非常沾黏︒因此在1970年左右,放射科醫師開始發展支架放置的手術,剛開始的成功率是比較低的,而隨著材料跟科技的進步,慢慢的頸動脈支架放置手術,成功率也提高到一個相當的水準︒所以80年代開始就不斷有爭議產生,到底是頸動脈內膜剝離術好還是支架放置手術好︒
這問題就像老王賣瓜,每個人都說自己做的好,外科醫師當然鼓吹開刀就好,放射科醫師和心臟科醫師則鼓吹支架萬能︒這爭議維持20年!!
但是結果如何?還是要靠數據來講話,到了2000年以後,慢慢的許多大規模的研究開始發表出來,結果是頸動脈內膜剝離手術略勝一籌 !如果進行手術的醫師跟放支架的醫師技術都相當的成熟,成功率也差不多,一般狀況的病人進行頸動脈內膜剝離手術,手術一個月內的併發症比較低,長期的復發率也比較低,近年來的指引還是建議能開刀的話以開刀為主︒
這些大規模研究的結果當然對開刀的醫生,打了一劑強心針,對病人解釋起來也理直氣壯的說,你看開刀確實就比放支架的好處大!!
但是話又說回來,這樣比較的前提;是開刀的醫生跟放支架的醫生,技術層面都差不多的時候,確實是如此︒但是如果現在根本沒有多少醫生在開頸動脈內膜剝離術,醫院會建議病人做這樣的手術嗎⁇ 當然不會,只會把病人轉去做支架放置手術!所以換句話說,台灣其實並沒有很多的醫生常規性的進行頸動脈內膜剝離手術,至於為什麼會造成這樣的情況,我們下回分曉︒